Prothèse Fémoro-Patellaire de Genou (PFP)
Pourquoi une prothèse fémoro-patellaire de genou ?
Une prothèse fémoro-patellaire de genou est proposée lorsque les surfaces articulaires d’un seul compartiment du genou, le compartiment fémoro-patellaire, sont trop abîmées entrainant des gênes dans la vie quotidienne et des douleurs à la marche et à la montée des escaliers. Cette prothèse peut être mise en place lorsque le genou est stable (ligaments croisées intacts), sans déviation importante (genu varum ou valgum important), sans atteinte fémoro-tibiale).
Cette situation se produit à la suite :
- le plus souvent, d'une arthrose du genou (gonarthrose fémoro-patellaire)
- d'une destruction d’un patella (nécrose)...
L’implantation de la prothèse a pour objet de faire disparaître la douleur qui gêne le malade dans sa vie quotidienne. Elle est indiquée lorsque les médicaments antalgiques (anti-douleurs) et anti-inflammatoires, les infiltrations intra-articulaires (de cortisone, d’acide hyaluronique ou de PRP) n’apportent plus d’amélioration.
Cette intervention permet aussi aux patients opérés de retrouver la capacité de marcher, de monter et de descendre les escaliers, en somme d'avoir une vie normale.
La consultation avec votre chirurgien.
Votre chirurgien confirmera ou non la nécessité de mettre en place une prothèse fémoro-patellaire de genou après la réalisation d’un interrogatoire, d’un examen clinique du genou mais également de la hanche et après étude de votre bilan radiologique.
Votre chirurgien vous expliquera le déroulement de votre intervention et de votre hospitalisation, les risques et les avantages à la réalisation de cette intervention et les précautions à prendre avant et après l’intervention.
Votre chirurgien peut vous demander de rechercher et traiter des foyers infectieux (dentaires, ORL, urinaires..) avant l’intervention. Une consultation avec nos confrères anesthésistes et parfois cardiologues vous sera demandée. Il vous sera parfois demandé une perte de poids, une diminution ou mieux un arrêt du tabac avant l’intervention afin d’éviter un risque accru de complications pendant et après l’intervention et parfois la réalisation de séances de rééducation afin de gagner en amplitude articulaire permettant une récupération plus rapide.
La consultation avec notre équipe de Récupération Rapide Après Chirurgie.
Notre équipe de récupération rapide après chirurgie vous propose des réunions d’informations et de préparations à votre hospitalisation. Elles ont pour but :
- De répondre à nouveau à de nouvelles questions.
- De vous expliquer les différentes étapes de votre hospitalisation.
- De vous expliquer des petits exercices de rééducation à faire avant l’hospitalisation, pendant l’hospitalisation et après votre hospitalisation afin de récupérer plus rapidement après votre chirurgie. Un protocole de rééducation vous sera donné lors de ces réunions.
- De préparer votre intervention et votre rééducation par un apprentissage à la marche avec béquilles, par un renforcement musculaire, par une mobilisation articulaire et de l’assouplissement.
Les réunions sont prévues à la clinique de Flandre (entrée par la consultation d’orthopédie, au 2ème étage par ascenseur, en salle de rééducation) avec Matthieu Evrard et Johan Decock qui vous accompagneront également lors de votre hospitalisation.
Le déroulement de votre hospitalisation.
Vous rentrerez à la clinique la veille et vous verrez un anesthésiste avant d'être opéré. Vous serez à jeun, c’est-à-dire de ne plus boire et de ne rien manger, à partir de minuit avant l'opération.
Le matin de l'intervention, une préparation cutanée sera réalisée selon un protocole bien établi, comprenant des douches et des badigeonnages antiseptiques, dans le but de limiter les risques infectieux.
La pose de votre prothèse fémoro-patellaire de genou se fera dans un bloc opératoire aseptique, l'intervention durera environ 1 heure. Une voie d’abord antérieure mini invasive avec arthrotomie interne ou externe (ouverture de l’articulation en interne ou en externe) est généralement réalisée dans notre établissement. Parfois une ostéotomie de la tubérosité tibiale antérieure peut être réalisée. Un redon sera mis en place afin d’éviter au maximum la survenue d’un hématome.
Une fois opéré, vous demeurerez environ une heure en salle de réveil pour vérifier que tout va bien, puis vous remonterez dans votre chambre lorsque l'anesthésiste aura donné son accord. Vous bénéficierez d’un antalgique adapté, un traitement anticoagulant et le port de chaussette ou bas de contention afin de diminuer les risques de thrombophlébite.
Vous bénéficierez de notre protocole de récupération rapide après chirurgie, mise en place dans notre établissement en 2015, avec une prise en charge antalgique optimale notamment par infiltration antalgique per-opératoire, l'utilisation de nouvelles attelles cryogènes compressives GAME READY et avec une rééducation précoce par un premier levé dès le soir de votre intervention.
Le lendemain, le kinésithérapeute vous fera faire quelques exercices, vous expliquera des exercices pouvant être réalisés seul et vous aidera à vous lever et à reprendre une marche à l’aide de cannes. Un contrôle radiologique et un doppler veineux seront réalisés. L'hospitalisation est très variable, dépendant de chaque personne, et peut durer de 2 à 5 jours.
A la sortie, vous poursuivrez la rééducation, soit le plus fréquemment, à la maison avec un kinésithérapeute, soit dans le service de convalescence de la Clinique ou dans un centre spécialisé de votre choix.
Le premier contrôle radio-clinique avec votre chirurgien s'effectuera deux mois après l'intervention à son cabinet.
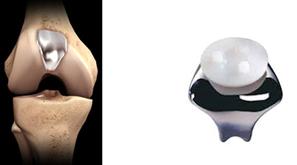
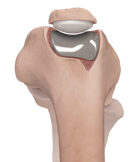
Votre prothèse fémoro-patellaire de genou.
Elle remplace l’ensemble des surfaces articulaires du compartiment fémoro-patellaire. Elle comprend :
- une pièce fémorale métallique en alliage de Chrome-Cobalt, matériaux dotés de bonnes capacités d’élasticité et de résistance.
- un médaillon en polyéthylène cimenté au niveau de la rotule.
La stabilité de cette prothèse est assurée latéralement par les ligaments du genou, sagittalement et en rotation par les ligaments croisés.
Les complications possibles.
Les complications pendant l’intervention sont exceptionnelles. En dehors des complications anesthésistes possibles, elles peuvent être :
- Une lésion nerveuse. Une contusion, un étirement ou une section qui, même suturée, peut entrainer des troubles durables tels qu'une paralysie partielle du membre inférieur.
- Une lésion vasculaire pouvant entrainer une hémorragie abondante et nécessiter parfois une transfusion sanguine.
- Une fracture d'un os pouvant nécessiter une ostéosynthèse.
Les complications après l’intervention sont également exceptionnelles :
- Des hémorragies secondaires et des hématomes nécessitant parfois une transfusion.
- Une infection de la région opérée nécessitant une ré-intervention chirurgicale pour lavage ou changement de la prothèse associée à un traitement antibiotique.
- La formation et la migration de caillots sanguins (thrombophlébite, embolie).
- Des cicatrices boursouflées et gênantes (chéloïdes).
- Des raideurs articulaires.
- Un syndrome douloureux régionale complexe ou neuroalgodystrophie.
- Au fil du temps, la prothèse peut parfois se desceller ou s’user. Elle doit alors être remplacée par une nouvelle prothèse.
Toutes les complications citées peuvent rendre une ré-intervention nécessaire.