
TENDINOPATHIE CALCIFIANTE
QUELLE PARTIE DU CORPS ?
L'affection dont vous êtes atteint touche l'épaule. L'épaule est une articulation importante car elle permet les mouvements du bras et de la main dans toutes les directions.
L'épaule est constituée de la tête de l'os huméral (humérus) qui s'articule avec une partie de l'omoplate appelée "cavité glénoïde". Cette articulation est surplombée par une autre partie de l'omoplate qui s'appelle "l'acromion" et qui forme une voûte osseuse au-dessus de l'articulation.
Lorsque l'on regarde une épaule, on voit des muscles apparents qui en forment le relief et qui contribuent à ses mouvements. A l'intérieur de l'épaule, il y a aussi d'autres muscles qui entourent l'articulation et qui participent aussi à tous ses mouvements.
Ces muscles sont appelés "la coiffe des rotateurs" et ils passent entre la tête de l'humérus et le dessous de l'acromion.
Ces muscles sont nombreux et ils doivent être bien synchronisés pour que l'épaule tourne de manière parfaitement bien centrée, quelle que soit la direction dans laquelle on l'utilise (l'épaule doit tourner rond !). C'est au niveau de ces tendons et de ces muscles de la coiffe des rotateurs que se produisent le plus souvent les phénomènes d'inflammations, de calcifications, de ruptures, ...
POURQUOI FAUT-IL TRAITER ?
· Les éléments du diagnostic.
o Physiopathologie. La douleur de votre épaule peut provenir :
§ de l'état des tendons et des muscles qui font bouger cette articulation (inflammation, déchirure, calcifications, ...).Si vos tendons sont abîmés, qu'il y ait eu un traumatisme (chute, accident,...) ou non (les tendons vieillissent aussi !), ils peuvent faire mal. Cette douleur est extrêmement variable, elle dépend de l'importance de l'inflammation, de l'existence ou non d'une déchirure des tendons, de votre âge, du travail effectué chaque jour par votre épaule. Certaines inflammations passagères peuvent faire très mal, alors que de grosses déchirures de tendons peuvent ne pas faire trop mal.
§ du mauvais fonctionnement de cette articulation. Ce mauvais fonctionnement peut entraîner des frottements douloureux. Lorsque l'épaule ne fonctionne pas bien, elle ne "tourne pas rond" et la tête de l'humérus a tendance à monter et à coincer les tendons qui se retrouvent ainsi à frotter contre l'os situé juste au-dessus (acromion). Lorsque ces tendons frottent contre l'acromion, cela entraîne bien évidemment des douleurs dans certains mouvements. Vos douleurs sont donc liées à l'état de vos tendons et aux difficultés de fonctionnement de votre articulation. Dans votre cas, votre praticien a diagnostiqué une ou plusieurs calcifications atteignant un ou plusieurs tendons de la coiffe des rotateurs.
Les raisons pour lesquelles les tendons présentent des calcifications et la manière dont ces calcifications évoluent sont complexes et tout n'est pas encore bien connu.
La théorie au niveau de l'épaule qui semble expliquer le mieux cette maladie est la suivante :1) Pour une raison, le plus souvent inconnue, le tendon forme une calcification qui au début est totalement indolore. Cette calcification peut être très grosse ou très petite, parfois il y a plusieurs calcifications. La calcification est le plus souvent méconnue du patient pendant une durée variable qui peut aller jusqu'à plusieurs années.
§ Après ce laps de temps, le tendon décide de "digérer" cette calcification car il ne la supporte plus. Cette "digestion" entraîne une inflammation qui est douloureuse. Une fois que le tendon a décidé de "digérer" cette calcification, sa disparition peut se faire de manière très différente. Cela peut être très rapide en quelques jours ou parfois extrêmement long pendant des années. Cette digestion de la calcification peut être très douloureuse (crise) et de très courte durée ou très longue avec des douleurs minimes voire des crises intermittentes. Il n'y a aucune règle sauf que le plus souvent il n'y a pas besoin d'opérer car le tendon finira par faire disparaître l'ensemble de la calcification.
Les douleurs sont liées à l'inflammation des tendons mais l'existence de frottements sur la face inférieure de l'acromion est toujours possible et risque d'augmenter la douleur.
o Incidence clinique.
Dans la pratique, la douleur sera très variable, de nuit comme de jour. L'existence de crises douloureuses parfois très violentes et souvent la nuit ne signifie pas nécessairement que l'atteinte est grave.
o Incidence radiologique.
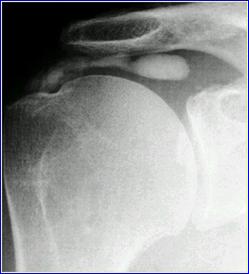
En général, les calcifications peuvent se voir sur les radios normales. Leurs tailles et leurs aspects sont très variables.
En fonction de leur apparence à la radiologie et surtout en surveillant leur évolution dans le temps par la réalisation de plusieurs radiographies à des intervalles réguliers, votre praticien pourra apprécier le stade de digestion et la rapiditié de disparition ou non des calcifications.
· Principes de base des traitements médicaux.
Le but de ces traitements est de vous aider à supporter la douleur par des médicaments contre la douleur, contre l'inflammation et par là-même à essayer de préserver pendant la phase douloureuse le fonctionnement de votre épaule.
La réalisation d'une infiltration dans l'épaule peut être utile. La rééducation a souvent un rôle important pour diminuer la douleur et pour éviter l'enraidissement de l'épaule si elle n'arrive pas à fonctionner correctement pendant certaines périodes.
o Les limites du traitement médical.
Le traitement médical est qualifié de "symptomatique" ce qui signifie qu'il est là pour vous aider jusqu'à la disparition des calcifications, des douleurs et du handicap. Si les douleurs continuent à persister il est parfois souhaitable de passer à un geste chirurgical ou non.
o Quand la chirurgie devient-elle nécessaire ?
Le plus souvent le tendon arrive à faire disparaître la calcification, même si cela se produit sur une durée parfois très longue (plusieurs années).
Lorsque le tendon n'arrive pas à faire disparaître la calcification, ou lorsque de nouvelles calcifications apparaissent, la douleur et le handicap persistent et deviennent insupportables.
Parfois également, la calcification disparaît mais le mauvais fonctionnement de l'épaule continue avec persistance des douleurs et du handicap.
Dans tous ces cas, un geste peut vous être proposé. Il en existe de nombreux qui ont tous des avantages et des inconvénients respectifs (évacuation du calcium sous contrôle radiologique, désintégration par appareil externe, ...). Dans votre cas, votre praticien vous a proposé un geste par arthroscopie.
· Principes de base des traitements chirurgicaux.
Le premier but du traitement chirurgical est d'enlever le plus possible de la calcification. Cela n'est pas toujours évident car certaines calcifications sont inaccessibles et d'autres ne peuvent pas être complètement retirées.
Il est important de savoir que la poche de la calcification dans le tendon n'a pas de paroi lisse et que très souvent même après évacuation complète de l'intérieur de la poche, il reste de manière normale des fragments de calcifications dans les aspérités du tendon. Ne vous inquiétez donc pas si après l'opération il persiste une image de calcification à la radiographie de contrôle. Cela ne remet pas en cause la réussite de l'opération, le tendon finira le nettoyage tout seul.
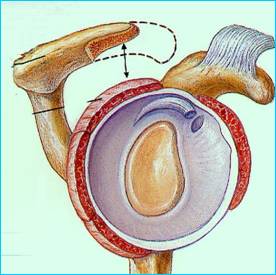
Après avoir enlevé la calcification, un autre geste appelé acromioplastie peut également être réalisé si le praticien le juge utile (cette intervention consiste à enlever quelques millimètres d'os à la partie inférieure de l'acromion pour diminuer les risques de frottement avec les tendons de la coiffe des rotateurs).
Pour le traitement des calcifications de la coiffe des rotateurs il existe de très nombreuses méthodes. Elles ont toutes leurs avantages et leurs inconvénients et seul votre praticien pourra décider de celle qu'il estime la mieux adaptée à votre cas.
- Les limites des traitements chirurgicaux.
Une grande partie de la réussite de l'intervention dépendra de la mobilisation de l'épaule après la chirurgie car il ne faut pas que l'épaule s'enraidisse. De manière exceptionnelle de nouvelles calcifications peuvent apparaître.
On peut considérer que la chirurgie "'aide" le tendon à se débarrasser de la calcification, mais on ne peut pas considérer qu'elle règle la cause de l'apparition de cette calcification.
QUELS SONT LES RISQUES SI ON NE TRAITE PAS ?
La douleur persiste et votre handicap aussi. Parfois les difficultés de mobilisation de l'épaule compte-tenu de la douleur finissent par entraîner des raideurs qui aggravent les symptômes et le handicap.
Il est important de préciser que parfois devant l'importance des douleurs et du handicap, le patient est fortement demandeur d'une opération, mais seul son praticien sera apte à décider de l'opportunité ou non de cette opération. En effet, si la calcification est en train de disparaître, seul le praticien pourra savoir si le moment d'opérer est opportun ou non.
VOTRE OPÉRATION ARTHROSCOPIE DES CALCIFICATIONS DE L’ÉPAULE
Introduction.
Le fait d'enlever les calcifications par arthroscopie permet une solution le plus souvent radicale au moyen d'une opération considérée comme légère. Dans le même temps opératoire, le praticien peut y associer d'autres gestes qu'il pourra juger utiles (acromioplastie, ...) sans que cela alourdisse de manière notable l'intervention.
Commentaires.
Il existe de nombreuses méthodes pour enlever les calcifications des tendons de la coiffe des rotateurs, mais la technique endoscopique est actuellement considérée comme un bon compromis car elle est efficace et peu agressive pour le patient. Le fait de contrôler visuellement et de faire un bilan de l'ensemble de l'articulation est également un atout pour cette technique.
Justification de la thérapeutique proposée.
Si votre douleur et votre handicap persistent depuis un certain temps et que votre praticien, après vous avoir examiné et avoir regardé vos radios estime que la disparition de la calcification risque d'être longue ou difficile, une intervention peut être justifiée. L'expérience de votre praticien sera le seul juge.
Quel est le principe technique de l'opération qui vous est proposée :
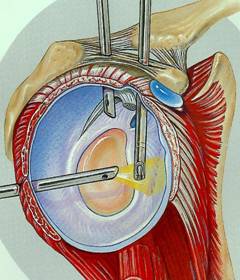
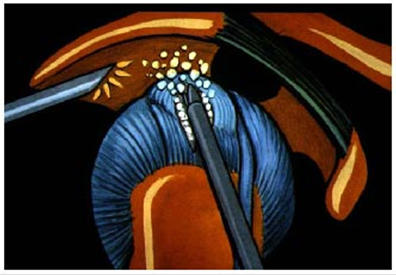
Le praticien fera tout d'abord, après introduction de la caméra, un bilan visuel complet de votre articulation puis il trouvera la ou les calcifications toujours sous le contrôle de la caméra vidéo.
Ensuite le maximum de calcifications possible sera enlevé. Le praticien y associera éventuellement d'autres gestes s'il le juge utile (acromioplastie).
 |
|||
 |
|||
Comment se passe l’intervention ?
· Les différents types d'anesthésie ?
L'anesthésie peut être générale (anesthésie générale = vous dormez) ou loco-régionale (anesthésie loco-régionale = votre épaule est endormie, mais vous restez éveillé) c'est-à-dire limitée à la région de l'épaule. Les deux anesthésies peuvent aussi être réalisées ensemble. Chaque technique a ses avantages et ses inconvénients.
· Faut-il une transfusion ?
Il s'agit d'une opération à très faible risque de saignement. Aucune transfusion n'est habituellement nécessaire, sauf en cas d'accident.
· L'encadrement médical et anesthésiologique.
L'intervention ne peut être réalisée que par des praticiens autorisés avec un encadrement médical et anesthésiologique codifié par des textes de loi précis. Pendant toute l'opération vous serez étroitement surveillé.
· Où se passe l'intervention ?
L'intervention se pratique dans un bloc chirurgical correspondant à des normes d'hygiène et de sécurité règlementées par des textes de loi précis.
· Comment se passe l'intervention ?
Il existe de nombreuses variantes possibles à chaque phase de l'intervention. Chacune a fait la démonstration de ses avantages et de ses inconvénients respectifs. Seul votre praticien pourra faire le choix de celle qu'il estime être le mieux adaptée à votre cas.
o L'installation au bloc opératoire.
Vous serez installé soit sur le côté, soit assis sur la table d'opération. Des draps stériles permettant de travailler de manière parfaitement propre entoureront la zone d'ouverture de la peau.
o La voie d'abord (l'ouverture).
En général, une ou deux ouvertures sont pratiquées pour mettre en place la caméra qui servira à visualiser la zone de travail. Une ou deux autres incisions seront également nécessaires pour introduire les instruments qui permettront de compléter le bilan visuel de l'articulation et de réaliser l'opération (vidéo endoscopie).
o Le geste principal.
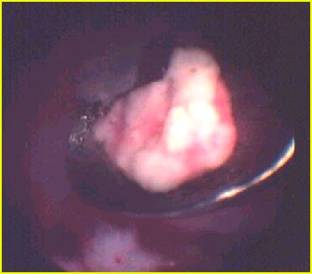
Le praticien localisera la calcification, l'ouvrira puis en évacuera le maximum possible. La consistance de la calcification est très variable : elle peut être pâteuse, cristalline ou les deux. Parfois il peut être utile de refermer la poche vidée.
o Les gestes associés.
Le nettoyage et l'évacuation de la plupart de fragments de calcium se font par le liquide de lavage de l'arthroscopie. Une acromioplastie peut être associée si le praticien l'estime utile (ce geste consiste à enlever quelques millimètres au rebord inférieur de l'acromion pour diminuer les risques de frottements entre l'os et les tendons atteints par la calcification.
o La fermeture.
La fermeture des petites cicatrices peut se faire par un pansement simple, des petites bandes adhésives (Stéristrip) ou des fils. Un tuyau d'aspiration peut parfois être mis en place les premières heures.
· Combien de temps dure l'intervention ?
Cela est extrêmement variable et dépend de la difficulté à trouver la calcification en fonction de sa localisation. Le temps opératoire dépend également de la nécessité ou non d'associer d'autres gestes dans la même opération.
Les temps opératoires peuvent aller de 20 minutes à 60 minutes sans que cela signifie que le déroulement de l'opération ait pu poser un problème particulier.
Que se passe t-il après l’intervention?
· La douleur.
La douleur est généralement peu importante après l'intervention et peut être bien contrôlée par les médicaments ainsi que par certaines techniques de rééducation. Votre praticien a l'habitude de l'intervention et saura adapter ses protocoles antidouleurs après l'opération à votre cas.
Le fait de mobiliser rapidement l'épaule peut augmenter la douleur, mais cela peut également diminuer le risque de raideur.
· La fonction.
La rapidité de récupération et de l'utilisation de votre épaule les premiers jours après l'opération dépendront de l'état de votre épaule, des gestes qui ont pu être réalisés pendant l'opération et des choix de rééducation de votre praticien. Vous pourrez ainsi être immobilisé quelque temps dans une écharpe, ou être immédiatement autorisé à bouger l'épaule.
Il n'y a aucune règle à la rapidité et à la qualité de la récupération des mouvements de l'épaule. Certains patients, en fonction de leurs lésions, peuvent ainsi lever le bras les premiers jours après l'opération, d'autres mettront plusieurs semaines sans que cela remette en cause la qualité du résultat final.
· Quand puis-je rentrer chez moi ?
Tout dépendra des habitudes de votre praticien, de l'organisation de l'établissement où vous avez été soigné. L'hospitalisation peut aller de 1 à 3 jours en moyenne.
· Comment se passe le suivi après l'intervention ?
Il faut suivre scrupuleusement les consignes données par votre praticien, en particulier les consignes de prudence et de rééducation. Il faut également vous présenter aux visites de contrôles qu'il vous aura programmées. Votre praticien vous précisera les modalités de votre suivi (délai de rendez-vous de consultation, bilan radiographique complémentaire éventuel,...).
Habituellement les patients sont revus par le médecin jusqu'à ce que le résultat de l'opération soit considéré comme acquis.
Quels sont les résultats attendus?
Le but théorique et idéal de cette intervention est la disparition de la douleur de jour comme de nuit et la récupération complète des mouvements. Néanmoins cela n'est pas toujours possible (état des tendons ?, etc...).
· Douleur ?
A qualité d'intervention équivalente, la diminution puis la disparition de la douleur après l'opération est extrêmement variable. Certains patients se disent soulagés très rapidement de jour comme de nuit après quelques jours, d'autres mettent plusieurs mois pour être pleinement satisfaits sans que cela puisse signifier que l'opération n'a pas marché.
· Fonction ?
La récupération des mouvements dépend de l'état de vos muscles et du travail de rééducation que vous aurez effectué par vous-même et avec l'encadrement qui vous aura été recommandé (masseur-kinésithérapeute, rééducateur, ...).
On considère dans les pathologies de l'épaule qu'une bonne mobilisation de l'articulation est un facteur primordial pour un bon résultat de l'opération. Cette mobilisation après l'opération nécessite bien sûr une coopération totale du patient, faute de quoi l'épaule risque de s'enraidir et la douleur de ne pas disparaître aussi rapidement.
On peut avancer en moyenne que les douleurs commencent à diminuer de quelques jours à quelques semaines après l'opération et que la récupération complète des mouvements peut-être acquise 1 à 3 mois après l'intervention si l'état de votre épaule le permet. Seul votre praticien pourra apprécier et juger correctement de la qualité de l'évolution de votre épaule après l'opération.
· Autonomie ?
Ceci dépendra de votre âge et de la rapidité de récupération de la fonction de votre épaule.
· Principaux soins ?
Habituellement, les Stéristrip ou les fils sont enlevés après une dizaine de jours.
Quels sont les risques?
Tous les éléments avant, pendant et après l'intervention sont parfaitement codifiés, que ce soit l'installation sur la table d'opération ou la technique opératoire. Tout cela est défini à l'avance et chaque point a fait l'objet d'études préalables approfondies parfaitement connues par votre praticien. Malgré la meilleure attention possible, des complications peuvent parfois survenir. Il n'est pas possible de faire une liste des complications possibles, tellement les cas de figure envisageables sont nombreux.
On peut néanmoins citer de manière non exhaustive les risques généraux liés aux interventions de chirurgie orthopédique :
· Risque pendant l'intervention ?
o Un traumatisme des muscles et des tendons non prévus dans le geste opératoire pouvant entraîner la réalisation d'un geste chirurgical supplémentaire.
o Une lésion des vaisseaux sanguins pouvant nécessiter une transfusion ou un geste chirurgical non prévu.
o Une lésion des nerfs peut survenir et entraîner, malgré un traitement chirurgical adapté, des lésions définitives du ou des nerfs atteints (paralysie, handicap fonctionnel, ...).
o Des zones de compression variables selon votre installation sur la table d'opération peuvent entraîner des lésions de la peau, voire des nerfs et des vaisseaux sous-jacents. Ces lésions disparaissent habituellement mais peuvent parfois persister.
o Des lésions de la peau peuvent également survenir par l'utilisation des produits de nettoyage, des collages de draps de protection stériles, ainsi que de tout autre élément collé. Les zones de conduction de bistouri électrique peuvent également entraîner des lésions.
Tous les risques ci-dessus peuvent nécessiter des gestes complémentaires voire une nouvelle intervention. En cas de transfusion, une infection par le virus de l'hépatite et/ou du Sida est toujours à craindre. Néanmoins en théorie, les nombreux tests effectués sur les produits de transfusion doivent permettre d'éviter tout risque.
· Risque après l'intervention.
o Saignement et hématome (poche de sang) qui peuvent nécessiter un traitement complémentaire.
o Infection. L'infection peut être diagnostiquée dans les jours ou les semaines qui suivent l'opération. Son traitement médical peut être très long et parfois un nouveau geste chirurgical peut être nécessaire. L'infection peut entraîner une raideur de l'articulation. De manière exceptionnelle elle peut atteindre l'os et devenir chronique.
o Des caillots sanguins pouvant donner des phlébites. Ces caillots peuvent partir dans la circulation et entraîner des embolies par exemple par obstruction des vaisseaux des poumons.
o Atteintes des vaisseaux et des nerfs causées par des matériaux mis en place pendant l'opération. Ces atteintes peuvent entraîner des saignements et des lésions de nerfs.
Nota bene : l'acromioplastie ne nécessite la mise en place d'aucun implant. Par contre un geste associé sous arthroscopie comme la réparation de la coiffe des rotateurs, si elle est réalisée nécessite parfois la mise en place de matériel :
o déplacement, après l'opération, de matériaux mis en place pendant l'opération et pouvant endommager les vaisseaux et les nerfs ou tout autre élément anatomique. Ces déplacements peuvent nécessiter une nouvelle opération.
o rupture des sutures (point de fixation) des tendons, des muscles, de la peau ou de tout autre élément sur lequel le chirurgien a travaillé. La mobilisation post-opératoire doit être adaptée à la solidité des sutures réalisées. Il est important de suivre les recommandations de votre chirurgien.
Nota bene : l'acromioplastie ne justifie d'aucune suture.
o Cicatrice de mauvaise qualité (adhérence, aspect épais de la peau, ...) : tout dépend de la qualité de votre peau. Des facteurs génétiques interviennent. En cas d'infection, la cicatrisation est de moins bonne qualité.
o Mauvaise consolidation osseuse (pseudarthrose) : cela peut survenir si votre os n'arrive pas à se souder, les deux fragments restant plus ou moins mobiles.
o Nécrose de la tête de l'humérus : cela peut se produire lorsque les tissus de la tête ne sont pas correctement nourris (nécrose) ce qui entraîne une mort des tissus osseux.
o Calcification de certaines parties de l'articulation pouvant limiter les mouvements après l'opération : - déboîtement de l'épaule (luxation).
o raideur prolongée. Après l'opération, l'épaule peut être raide pendant un temps variable avec limitation des mouvements et perte de la force. Au pire, la raideur peut entraîner des réactions de l'os et de l'ensemble des tissus du membre supérieur, cela s'appelle alors une "algodystrophie ". Ces complications sont exceptionnelles mais peuvent être très longues à guérir. En cas d'immobilisation après l'opération (bandage, plâtre, ...), un certain degré de raideur peut survenir de manière habituelle.
· Les risques plus spécifiques à cette intervention :
Si les complications énumérées ci-dessus sont toujours possibles, les gestes par arthroscopie sur les calcifications de l'épaule sont des gestes à très faible risque de complication.
· Que faire en cas de problème (s) ?
Il est indispensable de prévenir votre praticien en cas de survenue de douleur, de sensation anormale, de décoloration de la peau, même si cela vous semble peu important. Il peut s'agir de problèmes de vaisseaux ou de nerfs que seul votre praticien pourra évaluer correctement.
· Faudra-t-il enlever les matériaux mis en place pendant l'opération ?
Les matériaux peuvent être soit laissés en place pendant toute votre vie, soit être enlevés (en général entre 12 et 18 mois). Votre praticien sera seul juge avec vous de la conduite à tenir.
Mon état de santé peut-il influer sur les risques?
Même si l'arthroscopie de l'épaule est considérée comme une opération à faible risque, toute atteinte du coeur, du poumon, de la circulation, du système nerveux peut augmenter les risques liés à une procédure chirurgicale.
Le bilan systématique par l'anesthésiste avant l'intervention aura permis de faire une évaluation précise de ces risques compte-tenu de l'opération prévue.
La qualité d'un résultat thérapeutique est toujours liée à l'état de santé général du patient.
En termes de chirurgie de l'épaule, la qualité de vos muscles et la capacité que vous aurez à bien participer à la rééducation, c'est-à-dire à la remise en route de votre articulation seront capitales.
Selon les cas, les exercices de rééducation pratiqués par vous-même ou avec un rééducateur avant l'opération peuvent faciliter la récupération après celle-ci.
Que puis-je faire ?
· Avant l'opération :
Essayer, dans la limite des douleurs tolérables de préserver la souplesse et les muscles de votre épaule.
· Après l'intervention :
Il faut suivre les conseils de votre praticien et s'impliquer au maximum dans la rééducation qu'il vous aura prescrite.
Il est important de toujours faire confiance à votre praticien même si l'évolution après l'opération vous déçoit un peu ou que l'un ou l'autre de vos conseillers personnels remet en cause la réussite de l'opération.
Seul votre praticien peut évaluer le résultat de manière objective car lui seul connaît précisément les lésions qu'il a trouvées et les gestes qu'il a réalisés.
Si les choses ne vont pas comme vous l'auriez souhaité, ou comme vous aviez compris qu'elles devraient aller, c'est à lui en premier lieu à qui vous devez en parler.
Votre praticien connaît les limites de votre intervention et il sera le plus souvent le mieux placé pour adapter votre prise en charge afin d'arriver au meilleur résultat possible dans votre cas particulier.
